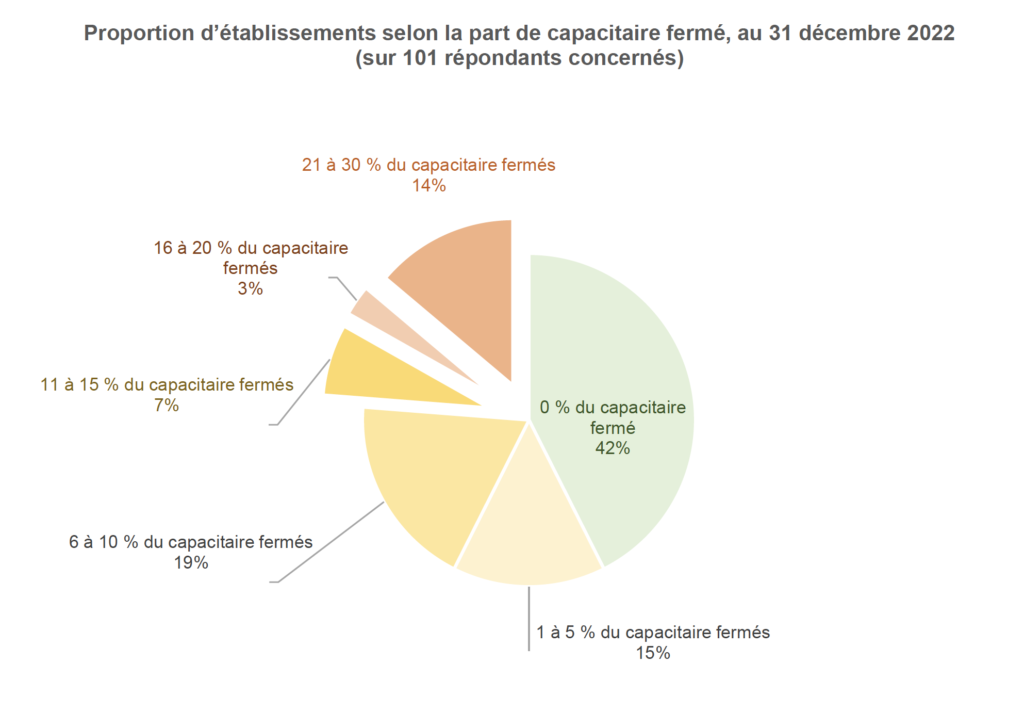
Fin 2022, près d’un quart des établissements ont fermé de 10% à 30% de leur capacité

D’après une enquête réalisée par la Fédération hospitalière de France (FHF), les fermetures structurelles de lits sont nombreuses en psychiatrie et se sont intensifiées avec la crise sanitaire, en lien avec un manque criant de personnel médical ou paramédical. Des chiffres qui résonnent avec la récente alerte des acteurs.
La psychiatrie publique traverse de grandes tensions depuis plusieurs années. Dans ce contexte, la Fédération hospitalière de France a voulu objectiver les conséquences de la crise sanitaire sur ces difficultés et préciser les enjeux actuels pour la discipline. A cette fin, elle a effectué entre avril et mai 2023 une grande enquête à laquelle 110 établissements ont répondu à l’enquête (CH, CHS, CHRU), soit 48% des établissements publics autorisés. Les résultats ont été en partie dévoilés lors d’une conférence de presse le 5 septembre 2023.
Des fermetures structurelles de lits nombreuses, qui se sont intensifiées après la crise sanitaire
Une hausse importante des fermetures de lits est enregistrée entre 2020 et 2022. En effet, avant la crise sanitaire de 2020, 80% des établissements n’avaient fermé aucun lit. Au 31 décembre 2022, près d’un quart des établissements (24%) ont été contraints de fermer de 10% à 30% de leur capacitaire. Ils n’étaient que 5% à enregistrer de telles fermetures capacitaires avant 2020. Notons encore que plus de la moitié des répondants a estimé n’avoir aucune perspective de réouverture de lits.
Un nombre de postes médicaux et paramédicaux vacants important
Entre un quart et trois quarts des postes de médecins sont vacants dans 40% des établissements, et plus de la moitié dans 8% des établissements. C’est au sein des centres hospitaliers que cette vacance de postes est la plus importante. Par ailleurs, 14% des établissements indiquent qu’environ un quart de leurs postes d’IDE sont vacants et 7% d’entre eux fonctionnent avec plus de 30% de postes d’IDE vacants.
Dans ce contexte, sans surprise, tous les établissements de psychiatrie adulte comme de l’enfant et de l’adolescent décrivent « des difficultés majeures », et déplorent globalement un fonctionnement dégradé (en termes de qualité et de sécurité des soins) ; une situation insatisfaisante en termes de santé publique ; un allongement des délais de prise en charge ; une altération des conditions de travail des équipes.
Des délais d’accès aux soins vertigineux…
La quasi-totalité des établissements considèrent que les délais d’attente pour accéder à une prise en charge en hospitalisation et en ambulatoire (consultation), en psychiatrie adulte comme en psychiatrie de l’enfant et de l’adolescent, se sont dégradés après la crise sanitaire (environ 90%).
En psychiatrie adulte, le délai moyen d’accès à l’ambulatoire est de 1 à 4 mois pour plus de la moitié des établissements (53%). En psychiatrie de l’enfant et de l’adolescent, 45% des établissements décrivent des délais d’accès à l’ambulatoire compris entre 5 mois et plus d’un an. Le délai moyen d’accès à l’hospitalisation en psychiatrie de l’enfant et de l’adolescent est compris entre 1 et 4 mois pour 20% des établissements. 13% des établissements déplorent des délais d’accès à l’hospitalisation de 5 mois à 1 an.

Retard de plusieurs années pour accéder au médico-social
Plus de 90% des établissements considèrent que l’accès aux structures médico-sociales s’est dégradé après la crise sanitaire. Seuls 2% des établissements décrivent un délai d’accès aux structures médico-sociales inférieur ou égal à un mois. La majorité des établissements (59%) déplorent plusieurs années de délai voire une dizaine d’années pour 3% d’entre eux.

Du côté des perspectives…
Face à ces difficultés, les établissements font état de différentes stratégies, qui tiennent par exemple à la réorganisation de l’offre de soins (regroupement des lieux d’urgence, transferts d’unités, fermetures…) Le développement des alternatives à l’hospitalisation, via par exemple des dispositifs innovants et/ou équipes mobiles, est également cité. En ce qui concerne le renforcement d’effectif, les répondants mentionnent aussi le recours à l’intérim et aux heures supplémentaires et des recherches de mutualisation des ressources (au niveau régional ou interdépartemental).
Pour la FHF, si la psychiatrie est « grandement affectée », d’importantes perspectives d’évolution s’ouvrent. Une centaine de propositions ont ainsi été formulées par les répondants pour faire évoluer le secteur psychiatrique. Elles concernent principalement le financement, la gouvernance, l’organisation territoriale des soins, la coordination, les ressources humaines et l’attractivité du secteur. Les liens avec l’aval, la prévention et le médico-social ont aussi été abordés. Enfin, l’allègement de la gestion des normes d’isolement et contention a été proposé par de nombreux répondants.
• D’après les Résultats de l’enquête FHF Psychiatrie, diffusés en conférence de presse le 5 septembre 2023.
